検査について
不妊症の検査について
 |
 |
女性が受ける検査
初診時に受ける検査
初診時には、問診後子宮癌検診を行い、内診、超音波検査により子宮や卵巣に異常がないか確認します。精子を攻撃する抗体(抗精子抗体)ができていないか、卵管をつまらせる原因となるクラミジア感染がないか、月経異常や流早産の原因となる甲状腺機能障害がないかを血液検査します。 また、卵巣予備能(卵巣にどれだけ卵の数があるか)を予測するAMH(抗ミューラー管ホルモン)も早期に血液検査します。 基礎体温を測定していただくことを指導し(事前に測定してあればご持参ください)、その後月経周期に合わせて検査を行っていきます。初診の時期に特定はありません、月経周期にこだわらず気軽に受診ください。
低温期に受ける検査
基礎体温の低温期(卵胞期ともいい卵胞が育っていく時期)には、正常に卵胞が育っているかどうかを超音波で検査(卵胞モニタリング)し、卵胞の大きさに見合ったホルモン(エストロゲン)が十分分泌されているかどうかを併せて測定します。また卵胞の発育とともに、子宮内膜の厚みや形も検査します。 精密検査としてホルモン負荷試験(2時間程度かかる血液検査で、注射の前後で、数回採血し反応性を見ます)にて、多嚢胞卵巣症候群や高プロラクチン血症などを診断します。
子宮卵管造影(子宮にチューブを留置し、造影剤を注入しレントゲンを撮ります)にて子宮の中の形、卵管の通過性、おなかの中に癒着がないか検査します。
排卵期に受ける検査
排卵期には、卵胞が発育し、卵巣から飛び出す(排卵)直前の成熟卵胞(20mm)を、超音波検査とホルモン(エストロゲン、プロゲステロン、LH)測定により確認します。翌日ないしは翌々日に排卵が起こったことを確認するため、超音波検査します。排卵が起こると、卵巣に見えていた20mmの卵胞は消失します。
高温期に受ける検査
高温期(黄体期)には、基礎体温表から、高温期の長さや形を確認したり、高温期の真ん中でのホルモン(プロゲステロン、プロゲステロンが十分分泌されていないと、受精卵が着床できません)測定などで黄体機能を診断します。
腹腔鏡
胃カメラのような内視鏡で、お腹のなかを観察し、子宮や卵管、卵巣の状態や、周りの癒着などを直接見ることができます。子宮内に留置したチューブより、色のついた液体を注入し、卵管が通っているか診断します。実際には、全身麻酔下におへそに1cm程度と、下腹部の1〜2カ所に5mm程度の穴をあけ、ガスでお腹をふくらませて、腹腔鏡と鉗子を挿入します。長期不妊の方に腹腔鏡をしますと80%の方に何らかのお腹のなかの異常を認め、50%の方に子宮内膜症(その内の80%は腹腔鏡検査ではじめて診断される軽症子宮内膜症)を認めます。腹腔鏡下に卵管の周りの癒着をはがしたり、お腹のなかの内膜症を取り除いたり、お腹を洗浄することによって、検査後に妊娠される方も多くおられます。
2〜5日程度の入院が必要です。なお傷跡はほとんど目立ちません
子宮鏡(ヒステロファイバースコープ)
子宮の中に子宮筋腫(粘膜下子宮筋腫)、子宮内膜ポリープがあったり、子宮の中の炎症や癒着があると着床が妨げられてしまいます。これらが疑われる場合にヒステロファイバースコープと呼ばれる超小型カメラで子宮の中を観察します。外来で簡単にでき、痛みもほとんどありません。
子宮内フローラ検査
腸内や皮膚、口の中といった身体の中には、様々な細菌が住み着き「フローラ(細菌叢)」を作っています。
腟では、善玉菌のラクトバチルス属の細菌が豊富に存在しており、腟内を酸性に保つことで、細菌性腟症、腟カンジダ症、性感染症や尿路感染症の原因となる病原菌(悪玉菌)の増殖を抑制していると言われています。
近年になって、無菌だと考えられていた子宮にもフローラが存在することがわかり、感度の高い解析技術を用いて、「腸内フローラ」のように、「子宮内フローラ」を構成する菌の割合を調べられるようになりました。
2015年に米国ラトガース大学の研究者らは、子宮内に善玉菌が存在することを発見し、善玉菌が着床時の免疫に影響を与える可能性を指摘しました。2016年に米国スタンフォード大学の研究者らが、妊娠成功群と妊娠不成功群で善玉菌の量を調べたところ、妊娠不成功群では善玉菌が少ない傾向にあることを見つけました。
「子宮内フローラ」の乱れ(善玉菌のラクトバチルス属の細菌が少なくなり、悪玉菌が増える)は子宮内膜での免疫を活性化して、受精卵が異物として攻撃される可能性があると考えられており、「着床不全」や「流産」への関与が報告されてきています。
検査会社であるVarinos株式会社さんが作成された動画をリンクさせていただきました。
検査対象
一般不妊治療
- 排卵障害で、数回の治療周期でも妊娠しない
- 原因不明不妊
- 流産や生化学的妊娠を繰り返す
- 子宮鏡検査で慢性子宮内膜炎の所見がある
高度生殖医療(体外受精)
- 反復着床不全
- 流産や生化学的妊娠を繰り返す
- 子宮鏡検査で慢性子宮内膜炎の所見がある
などが考えられます。
検査方法
子宮体癌検査用の細胞採取器具を用いて、子宮内膜組織、子宮内腔液を採取します。
組織採取時にチクッとした子宮の痛みや、採取後に少量の出血が見られることがあります。
原則、排卵後の高温期に行う検査です。
検査結果
結果が出るまで2〜3週間程かかります。検査結果によっては、再検査や治療後再検査が必要になる場合があります。
治療について
「子宮内フローラ」の乱れがあった場合は、必要なら抗生剤投与後、ラクトフェリンや乳酸菌のサプリメントで子宮内環境を整えます。
検査の費用について
「子宮内フローラ」検査は保険適用外(自費)の検査ですが、先進医療として地域によっては一部費用の助成制度があります。
- 44,000円
子宮内膜着床能検査 (ERA エラ)とは
体外受精(顕微授精)治療で良好受精卵を複数回移植してもなかなか妊娠成立しない場合、反復着床不全と言われます。
最近、子宮内膜には着床に適した期間(着床の窓、ウィンドウ)があり、この期間と受精卵とに“ずれ”が起きている場合、つまり胚移植日に子宮内膜が受精卵を受け入ることが出来ない状態(非受容期)にあることが反復着床不全の原因の一つとして報告されました。
着床の窓には個人差があり、実際ERAの検査を受けられた方の約30%に着床の窓が前や後ろにずれていたことが分かり、また、検査後の最適なタイミングでの胚移植で妊娠率が約25%向上したことも報告されています。
ERA検査の方法
検査を行う周期は、ホルモン補充周期と自然排卵周期の2通りがあります。
ホルモン補充周期
ホルモン補充での融解胚盤胞移植をおこなう周期と同じ方法でホルモン剤(エストロゲン製剤、黄体ホルモン製剤)を用いて子宮内膜を厚く調整し、黄体ホルモンを投与してから5日目に子宮内膜を採取します。
自然排卵周期
自然排卵周期では排卵日から5日目(LHサージまたはhCG投与から7日目)に子宮内膜を採取します。
※ERA検査を行う周期では胚移植は行いません。
※専用の細いカニューレ(管)を膣から子宮内に挿入し子宮内膜組織を吸引採取します。痛みはほとんどなく、麻酔は原則必要ありません。
※ERA検査の結果が出るには2〜3週間を要します。
子宮内マイクロバイオーム検査 (EMMAエマ)とは
近年の研究で、無菌と考えられていた子宮内にも細菌叢の存在が明らかになり、その中で善玉菌である乳酸菌の割合が着床・妊娠率に大きく関わっていることが報告されています。
EMMA検査では、子宮内の細菌叢と特に乳酸菌の状態を調べます。
乳酸菌の割合を上げ、子宮内環境を改善することにより着床・妊娠率の向上を目指します。
感染性慢性子宮内膜炎検査 (ALICEアリス)とは
慢性子宮内膜炎は細菌感染によって起こり、不妊女性の約30%、習慣流産や反復着床不全の方の約60%が罹患していると報告されています。
ALICE検査は、慢性子宮内膜炎の原因となる病原菌を検出します。検出された病原菌に対して抗生剤療法等で着床・妊娠率の向上を目指します。
※1回の検査で3つの検査(ERA、EMMA、ALICE)を同時[TRIO(トリオ)]に調べることも出来ます。
※3つの検査とも保険適用外(自費)の検査ですが、先進医療として地域によっては一部費用の助成制度があります。
検査費用(非課税)
| 子宮内膜着床能検査(ERA) | 128,000円 |
|---|---|
| 子宮内マイクロバイオーム検査(EMMA)+ 感染性慢性子宮内膜炎検査(ALICE) |
62,000円 |
| TRIO (ERA + EMMA + ALICE) | 190,000円 |
※ERA検査で“着床の窓”のずれあり(非受容期)と判定された場合は最適な移植時期を特定するために再検査が必要なことがあります。
※薬剤料、超音波などの費用は別途必要となります。
※稀ですが検体(組織)が不良で再検査が必要な場合があります。その場合、ERA検査の料金は無料ですが、薬剤料、超音波などの費用は必要となりますのでご了承ください。
ERA、EMMA、ALICEの詳細は
検査会社、アイジェノミクス・ジャパンのサイト等もご参考ください。
男性が受ける検査
男性の不妊検査では、まず精液検査が必要です。できれば2日間の禁欲後に、専用の容器にマスターベーションで採取していただき、精液量、精子の数、運動性などを検査します。
精液量:1.4ml以上、精子数:1mlあたり1600万個以上、精子運動率:42%以上が正常値といわれております。
精液の状態は変化が大きく、初回の検査ではその日の体調やストレスなどで結果が悪く出る場合もあり、期間をあけての再検査が必要になる場合もあります。検査結果によっては、詳しく原因を調べるため、泌尿器科的精査をおこなうこともあります。
CASA(コンピュータ支援精液解析)による精液検査を導入しました。
CASA(コンピュータ支援精液解析)による精液検査について
CASAとは
CASA(Computer-Assisted-Semen-Analysis)とは顕微鏡+デジタルカメラ+コンピュータで精液所見を画像処理し、精子の「数」「形」「動き」「速さ」「進む方向」「停止」などを数値化します。
従来の目視では測定が難しかった精子の運動性・運動の質がより詳細に評価可能です。
CASAを用いた精液解析はタイミング法か人工授精かの選択や、体外受精か顕微授精へのステップアップにおける媒精法の選択に有用な判断材料となり、男性因子(精子側)での最適な治療方針を立てることに役立ちます。
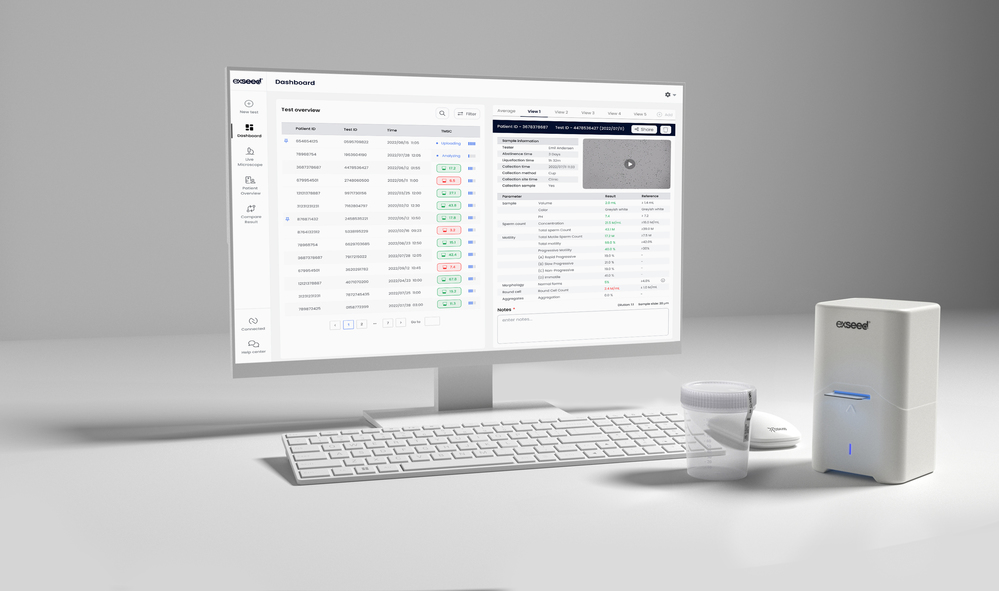
CASA結果報告
精液検査の結果は「精液評価のレポート」と「形態学的評価のレポート」の2種類あります。
「精液評価のレポート」には、精液の「量」「性状」「精子濃度」「精子総数」「運動性」「正常な形の精子の割合」などが記載されています。
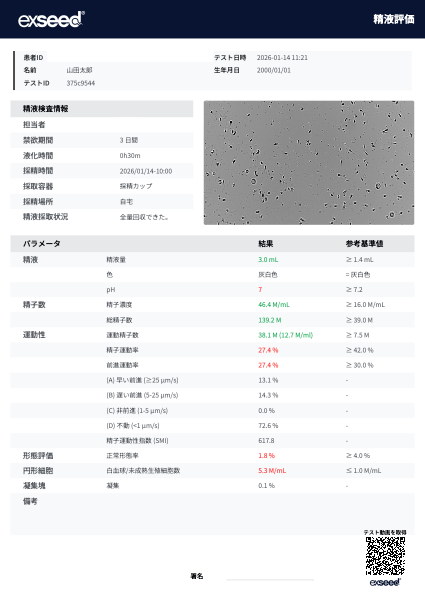
「形体学的評価のレポート」には、精子の形に関する詳細な情報が記載されています。
実際にご自身でも精子の動画をスマホで見ることができます。

検査費用
5,000円(税込5,500円) 自費
精子DNA断片化指数検査(精子DFI検査、DFI:DNA Fragmentation Index)と、精液中酸化還元電位測定(精液ORP検査、ORP : Oxidation-Reduction Potential)について
精子DFI検査とは
通常の精液検査は、精子の数や運動性、形態を検査しますが、検査に異常がなくても妊娠に結びつかない場合もあり、「量」や「外見」を指標とする通常の精液検査のみでは必ずしも精子機能の評価が十分ではないことが指摘されています。
他方、精子DFI検査は、DNAに損傷(DNAの断片化)がある精子の割合を数値化したもので、「量」や「外見」での精子の評価に対して、精子の「質」を評価するものと考えられ最近注目されてきています。
また、精子DFI検査では、同時にDNAが未熟な精子の割合(HDS:High DNA Stainability)も検査されます。
精子DFI検査は、精子DNAが正常、損傷(断片化)がある、未熟、で色分けされます。
- 正常(Normal)精子:青色に染まる
- DNAが損傷(断片化;DFI)している精子:赤色に染まる
- 未熟(HDS)精子:緑色に染まる
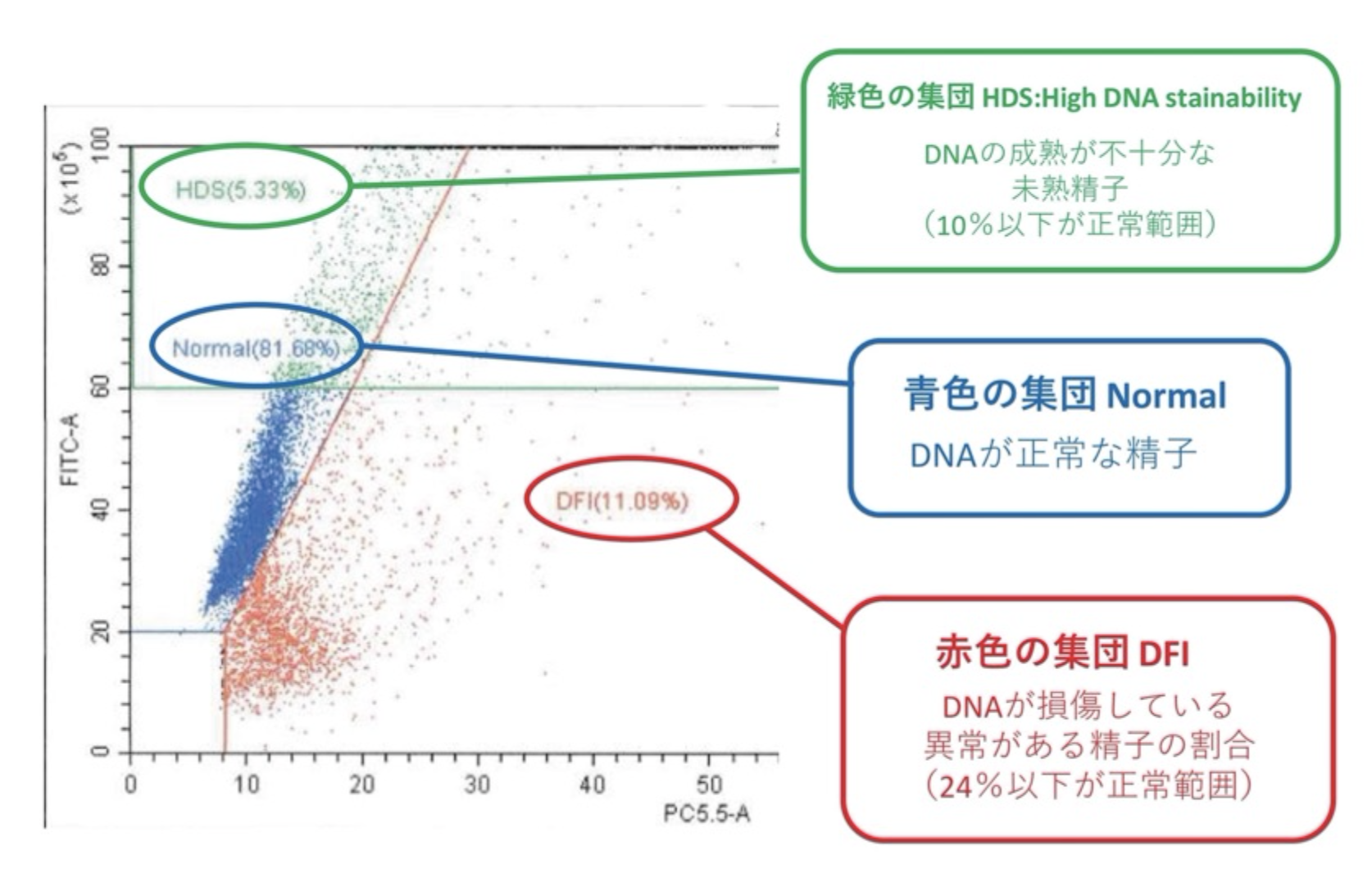
精子DFI検査でわかってきたこと
- 高年齢ほど、DFIが高い。
- DFIが高いと受精率や妊娠率が低くなったり、流産率が高くなったりする。
- DFIの正常値は24%以下と判断されています。
| DFI | 臨床応用 |
| 10%未満 | タイミングから |
| 10%から24% | 人工授精から |
| 24%以上 | 体外受精・顕微授精の必要性が高い |
- HDSの正常値は10%以下と判断されています。
- HDSが10%以上では、顕微授精で胚盤胞への発育率が低くなったり、流産率が高くなったりします。
精液ORP検査とは
精液ORP検査は精液中の酸化ストレスの程度を調べます。
酸化ストレスは、精子DNAに損傷(DNAの断片化)を与える主原因と言われ、加齢、過度の運動や運動不足、偏食、喫煙、アルコール、精神的ストレス、精索静脈瘤などが酸化ストレスを大きくするものとしてあげられます。
精子DFIが高値で、その原因が酸化ストレスによるものであることが分かれば、生活習慣の改善、抗酸化剤やサプリメント、精索静脈瘤がわかれば手術、によって酸化ストレスが軽減され、精子DFIが低下すれば、精子の「質」を改善することが期待されます。

※ 精子DFI検査と精液ORP検査をペアで行うことが推奨されます。
精子DFI検査と精液ORP検査をおすすめする方は
- 夫が40歳以上。
- 夫に喫煙がある。
- 精索静脈瘤がある。
- 精液所見が不良で、その原因が不明。
- 精液所見は正常で、妻は原因不明不妊だがなかなか妊娠しない。
- 体外受精や顕微授精で低受精率や胚の発育不良がある。
- 流産を繰り返す。
精子DFI検査値と精液ORP検査値の両方での解釈
| DFI | |||
|---|---|---|---|
| 低値 | 高値 | ||
| ORP | 低値 |
|
|
| 高値 |
|
|
|
検査費用
精子DFI検査:12,000円(税込 13,200円)
精子DFI検査+精液ORP検査:19,000円(税込 20,900円)
※ 精子DFI検査(+精液ORP検査)と通常の精液検査を同時に行った場合の精液検査は自費(税込 1,650円)となります。
※ 精子DFI検査は禁欲日数が長くなると高値になる傾向がありますので、2-3日の禁欲での検査が推奨されます。
※ 精子濃度100万/ml未満の高度乏精子症は、測定間誤差が大きく参考値となります。
※ 精液検査後の精液の残りが0.3ml未満の場合は精子DFI検査を行うことが出来ません。
島根県男性不妊検査費助成(助成額・助成回数)
助成額:保険適用外の男性不妊検査にかかる自己負担額の7割(上限28,000円)
(注意)文書料含む。
助成回数:1組の夫婦につき、1回限り。





